「ペットボトル1本分の保険料削減効果と引き換えに、高額療養費のセーフティーネット機能を失ってもいいのか?」 衆院予算委員会で、全がん連の天野理事長が訴える
衆議院予算委員会の中央公聴会が10日に開かれ、2026年度予算について有識者が意見を述べた。
全国がん患者団体連合会の天野慎介理事長は、高額療養費制度の見直しについて、「患者の自己負担限度額引き上げについては、さらなる抑制の検討を」と訴えた。
全て書き起こす。

公聴会で意見を述べた天野慎介理事長
医療記者の岩永直子が吟味・取材した情報を深掘りしてお届けします。サポートメンバーのご支援のおかげで多くの記事を無料で公開できています。品質や頻度を保つため、サポートいただける方はぜひ下記ボタンから月額のサポートメンバーをご検討ください。
再見直しで多数回該当の据え置きや年間上限の新設などが盛り込まれる
私たち全国がん患者団体連合会は、現在、加盟団体が52団体、会員総数およそ2万人を有する患者団体の連合組織です。
私自身は2000年、27歳の時に血液がんの悪性リンパ腫を発症しまして、抗がん剤治療や放射線療法、造血幹細胞移植などを受けまして、2回の再発も経験しました。日本の医療制度と国民皆保険制度に命を救っていただいた立場です。
本日は、政府予算案のうち、特に高額療養費の見直しについて意見を申し述べます。
資料の2ページをご覧いただければと思います。

天野慎介さん提供
ご承知の通り、2025年3月に高額療養費制度の見直しはいったん凍結となり、2025年秋までに改めて検討を行い、方針を決定するとされました。
厚生労働省には、私たちがんや難病の患者団体も参画する高額療養費制度のあり方に関する専門委員会を設けていただきまして、関係団体や有識者へのヒアリングを行いつつ、8回にわたり検討を行ってきました。
2025年の12月15日には第8回の専門委員会が開催され、高額療養費制度の見直しの基本的な考え方が取りまとめられました。
この中では、多数回該当(※)の据え置きや一部引き下げ、あるいは年間上限の新設など、見直しの基本的な方針が決まり、長期にわたり継続して治療を受ける患者や所得が低い患者への配慮が盛り込まれました。
※直近12ヶ月で3回以上高額療養費の対象になった場合、4回目以降はさらに自己負担限度額が引き下げられる特例制度。
これは、私たち患者団体あるいは与野党の超党派議員連盟からの要望を反映していただいていることですので、改めてこの場で感謝を申し上げます。
具体的な見直し金額に対して、要望書を提出
一方で、具体的な見直し金額については、年末の予算編成の結果、12月24日の厚労、財務大臣の大臣折衝において決定され、翌日25日の専門委員会において初めて具体的な金額が提示されました。
これを受けて、私たち全国がん患者団体連合会と日本難病疾病団体協議会は、12月24日付で、厚生労働大臣と保険局長に対して、高額療養費の見直しに関する共同声明を送付、提出いたしました。
資料の3ページをご覧ください。共同声明では、3点の要望をいたしました。

天野慎介さん提供
1点目、多数回該当の据え置きと年間上限の新設により、長期にわたり継続して治療を受ける患者の年間での負担軽減を着実に実行する一方で、月ごとの限度額についてはまだ十分に抑制されていないため、仮に月ごとの限度額を引き上げる場合でも、治療断念や生活破綻につながることがないように、さらなる抑制を検討すること。
2点目、特に70歳未満の月ごとの限度額について、いわゆる現役世代がすでに高い社会保険料を負担しているにもかかわらず、応能負担に基づいて引き上げ金額が大きくなっているため、特段の配慮を行うこと。
3点目、高額療養費制度は、我が国の公的保険医療制度の根幹をなし、大きなリスクに備える重要なセーフティーネットであることから、医療費節減に資する他の代替手段について、優先かつ十分な検討を引き続き行うこと。
以上となります。
具体的な見直し案の概要は?
資料の4ページをご覧ください。今回の見直し案の概要となります。
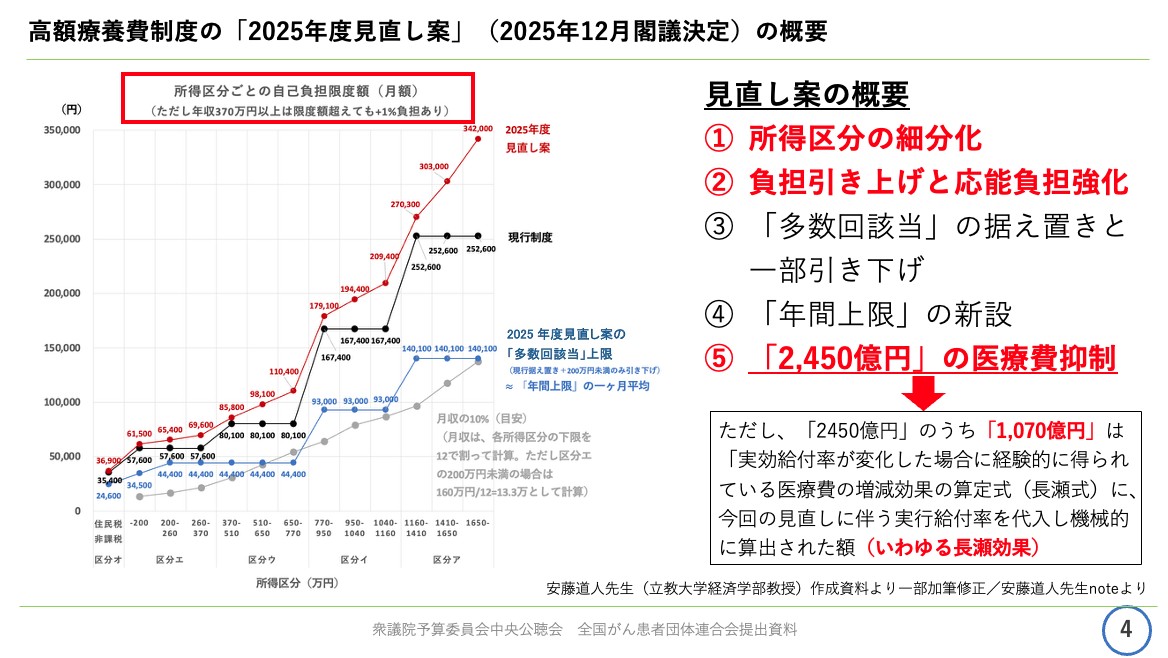
天野慎介さん提供
グラフは、縦軸が月ごとの自己負担の限度額、横軸が所得区分を表しています。
黒い実線が現在の高額療費制度の自己負担限度額、赤い実線が今回の見直し案の自己負担限度額、そして1番下の青い実線が多数回該当となった場合の自己負担限度額となります。
ご覧の通り、多数回該当となれば、大きく負担が軽減されることが分かります。
で、今回の見直し案ですが、多数回該当の据え置きや一部引き下げ、あるいは年間上限の新設などが盛り込まれた一方で、所得区分の細分化や負担引き上げと応能負担の強化を行うことにより、全体としては2450億円の医療費抑制を見込むものとなっています。
なお、2450億円のうち1070億円については、いわゆる「長瀬効果(※)」による削減を見込んでいます。
※患者の自己負担額が増える制度変更があると、受診控えにより医療費が減る効果
資料の5ページをご覧ください。5ページの左側の表は、今回の見直し案の詳細な金額となっています。

天野慎介さん提供
赤枠で囲っている部分が、月額の上限額となります。
そして、月額上限の金額だけをまとめたのが右側の表となります。
例えばですが、年収650万から770万円の区分では、現在の月額上限は8万100円プラス1パーセントとなっていますが、今年の8月からは8万5800円、来年の8月からは11万400円に引き上げとなります。
これ、およそ38パーセントの引き上げとなっておりまして、昨年がおよそ70パーセント、最大70パーセントの引き上げとなっていたのと比べれば、おおむね半分程度の引き上げ幅となっていますが、そもそも昨年の引き上げ幅が過重な負担増であったということかと思います。
資料6ページをご覧ください。ここで破滅的医療支出という言葉を確認いたしますが、世界保健機関、WHOの定義となります。
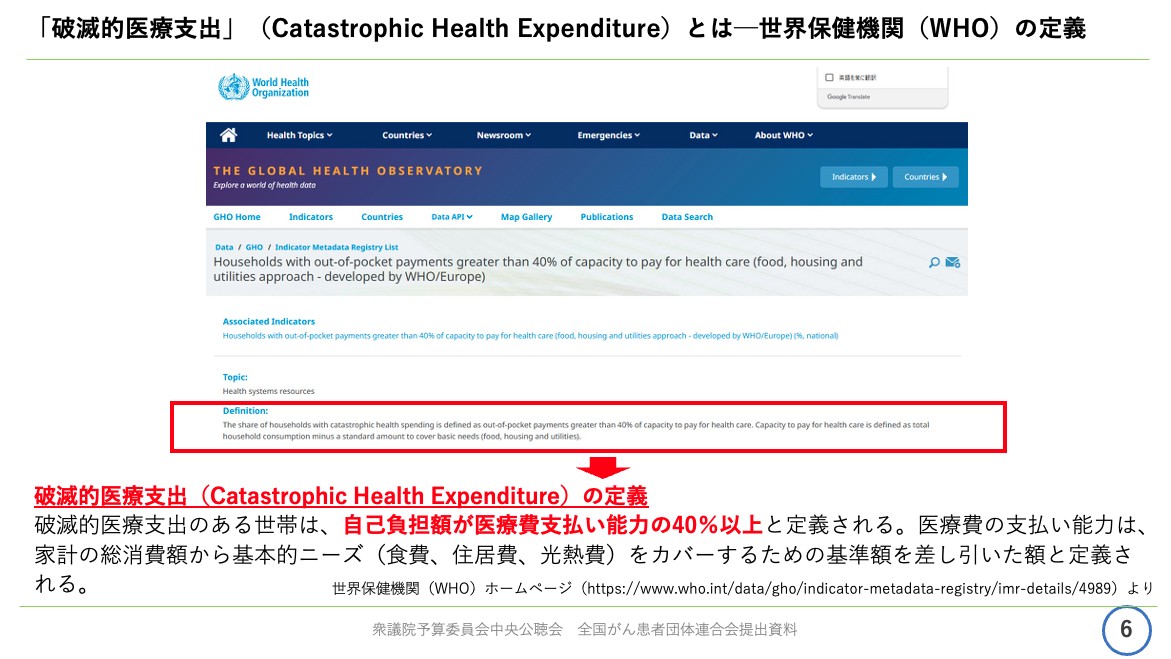
天野慎介さん提供
具体的には、破滅的医療支出のある世帯は、自己負担額が医療費支払い能力の40パーセント以上と定義されます。
ここで、医療費の支払い能力とは、家計の総消費額から、いわゆる基本的なニーズ、例えば食費であるとか住居費、光熱費ですが、これをカバーするための基準額を差し引いた額と定義されています。
療養で年収が減ることも考慮すると、ほとんどの年収区分で「破滅的医療支出」に
資料7ページをご覧ください。

天野慎介さん提供
この定義に基づいて、改めて今回の見直し案を見ていきますと、こちらのグラフは立教大学経済学部の安藤道人教授の試算によるものです。
縦軸が医療費支払い能力に対する自己負担の割合、横軸が年収区分となります。
医療費支払い能力に対して、今回の見直し案が年額、年間ではどの程度の割合になってるかということを表していますが、所得が低い区分では未だ40%を超える負担割合とはなっているものの、多くの年収区分では40%未満の低い負担割合に抑えられていることがわかります。
資料8ページをご覧ください。
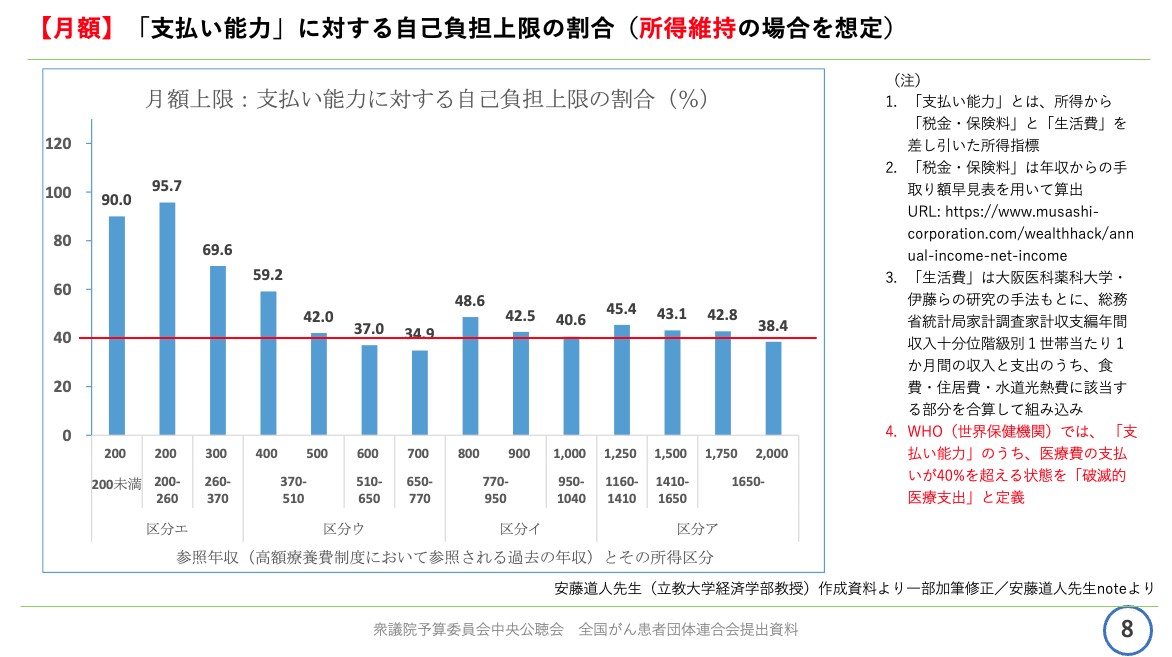
天野慎介さん提供
一方で、今回の見直し案が月額ではどの程度の割合になっているかを見ますと、先ほどの年額とはうって変わりまして、月額では、ほとんどの年収区分で、世界保健機関、WHOが定義する「破滅的医療支出」の40%を超えてしまっています。
ところで、今見てきたこれらの計算は、患者さんが病気になる前と後で所得が変わらないという前提での計算となります。
しかし、現実では、患者さんが病気などになると、療養生活に伴い、退職や転職、働き方の変化により所得が減少する場合も多くあります。
資料9ページをご覧ください。こちらは中央値で28.6%所得が減少した場合を想定したグラフになります。
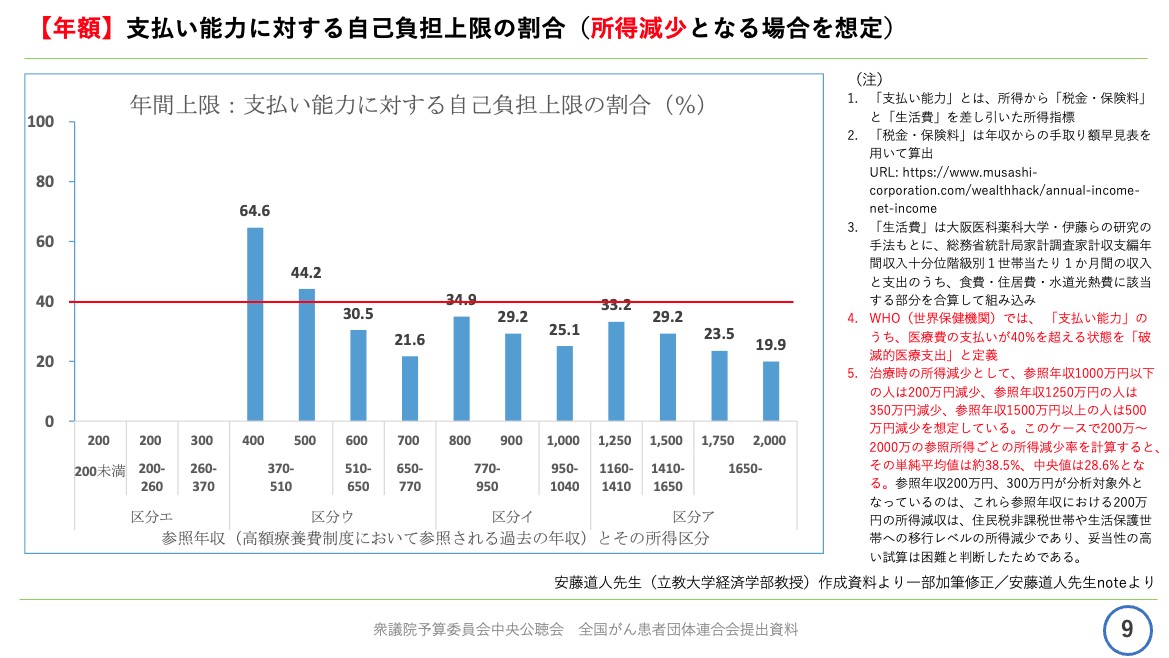
天野慎介さん提供
日本における最近の研究では、がんと診断された1年後に所得水準が平均で34%減少したとの分析結果が出ていますので、このグラフはがん患者さんの現実におおむね即した分析ではないかと考えられます。
なお、このグラフの所得の低い区分については、住民税非課税世帯や生活保護世帯への移行レベルの所得減少となってしまうので、妥当性の高い試算は困難と考えられるため、計算せずに空欄となっているということになります。
このグラフで所得が減少した場合、今回の見直し案が年額でどの程度の負担割合になっているかということを見ますと、年額でも所得が減少した場合には、軒並み破滅的医療支出の40%に近づいてくる負担割合となっています。
資料10ページをご覧ください。

天野慎介さん提供
それでは、所得が減少する場合に月額ではどの程度の負担割合になっているかということを見ますと、破滅的医療支出の40%を大きく超える50%、60%、あるいはそれ以上の大きな負担割合となってしまっているのが現状です。
おそらくこのグラフこそが、今回の見直しによって高額療養費を実際に使うことになる患者さんの現実というか、実態に近い負担状況を表しているのではないかと考えられます。
引き上げはさらなる抑制を 自己負担が増加する患者は8割という推計も
治療断念や生活破綻につながることがないように、私たち患者団体としましては、月額の限度額の引き上げについてはさらなる抑制を検討するよう重ねて要望いたします。
資料11ページをご覧ください。
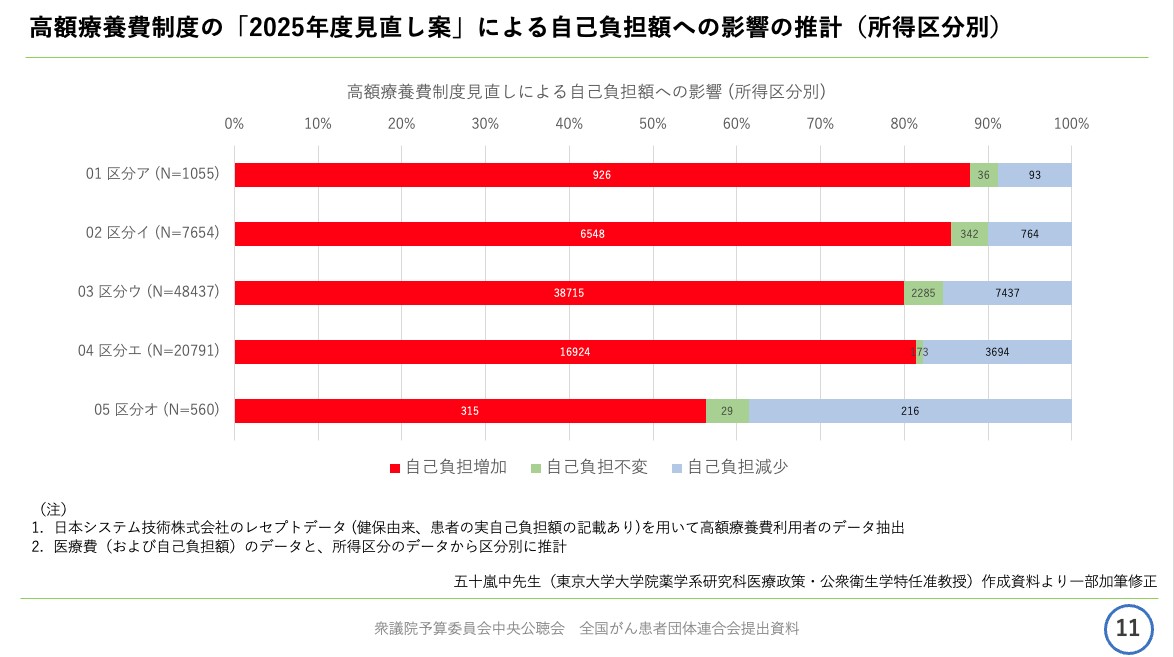
天野慎介さん提供
今回の見直し案による自己負担額への影響、つまり自己負担が増加する高額療養費利用者の割合についてでございますが、こちらのグラフは、東京大学大学院薬学系研究科医療政策公衆衛生学の五十嵐中特任准教授の試算によるものです。
こちらのグラフからも分かるように、所得が低い区分オを除いて、区分アから区分エまで多くの所得区分で、今回の見直しにより自己負担が増加する患者さんの割合が8割を超えるという推計結果となっています。
月額150円の保険料軽減と引き換えに、セーフティーネット機能を失って良いのか?
資料12ページをご覧ください。
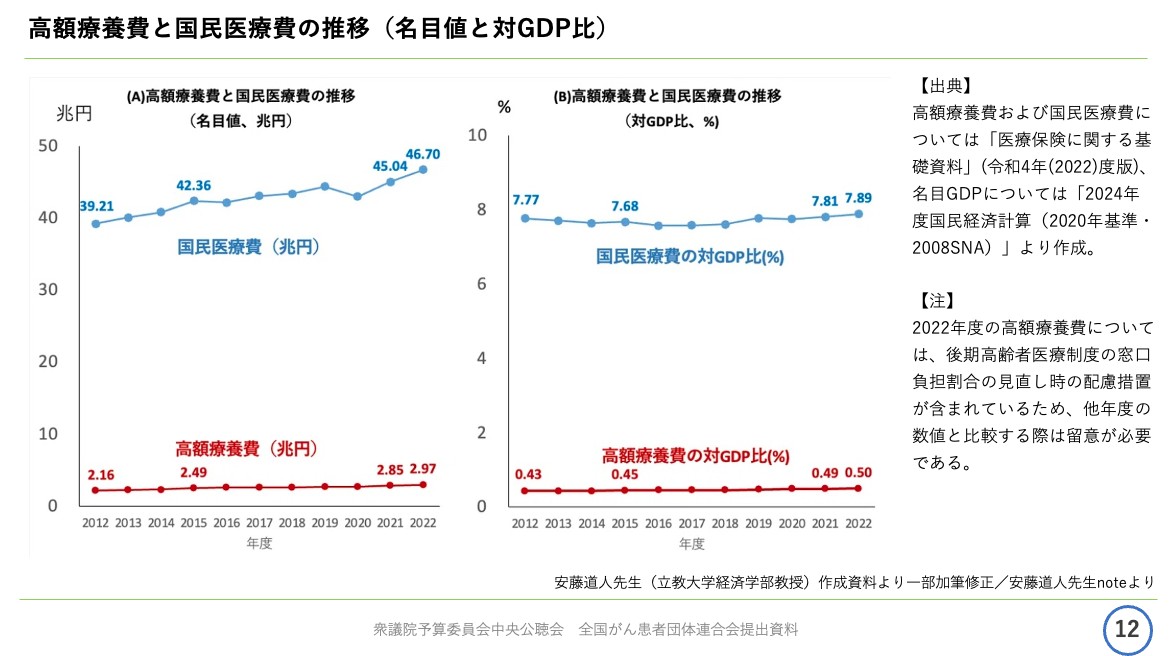
天野慎介さん提供
政府は、昨年より国会などにおいて、高額療養費引き上げの理由として、高額療養費の伸びが国民医療費から比べるとおよそ倍となっていることを挙げてこられました。
この左側のグラフを見ますと、名目値ですが、国民医療費全体で約46.7兆円の中で、高額療養費は約2.97兆円となっています。
名目値だけを見てもあまり意味がないですので、右側のグラフ、対GDP比で見ますと、国民医療費が2012年の7.77パーセントから、22年に7.89パーセントに伸びる中で、高額療養費は2012年の0.4パーセントから2022年の0.5パーセントという伸びにとどまっています。
もちろん、高額療養費が対GDP比で伸びがとどまっているからといって、このままで良いとは申しませんが、国民皆保険制度の中核である高額療養費の他に、社会保障全体で議論すべきところがあるのではないかと考えます。
資料13ページをご覧ください。
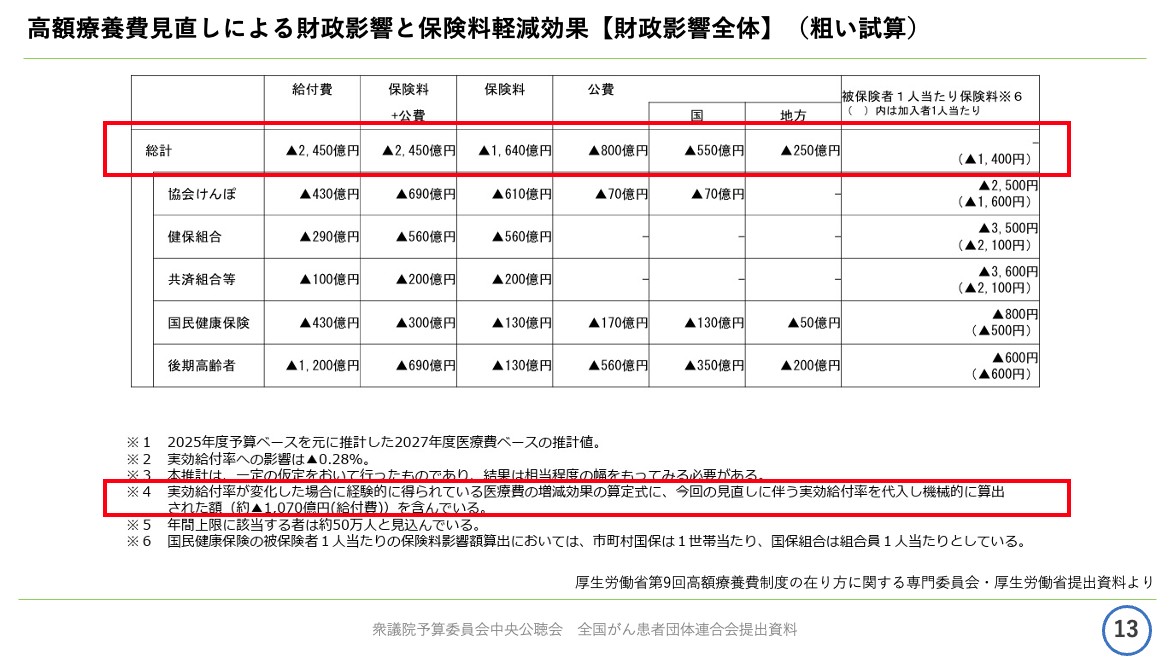
天野慎介さん提供
こちらは厚生労働省が専門委員会で示した資料となりますが、今回の高額療養費見直しによる財政影響と保険料軽減効果の粗い試算ということになります。
被保険者1人当たりで推計すると、加入している保険者によっても異なりますが、年額で1400円の保険料軽減効果、月額にして150円の保険料軽減効果となっています。
国会でも指摘がありましたが、果たしてペットボトル1本分の保険料軽減効果と引き換えに、高額療養費が有するセーフティーネット機能を私たちが失ってもよいのでしょうか。
運用上の問題点も指摘
資料14ページをご覧ください。

天野慎介さん提供
ここまで、今回の見直し案による金額を中心に見てきましたが、高額療養費制度には実は運用上の課題も存在します。
例えば、まず1点目、高額療養費の合算についてですが、高額療養費の申請では、同一の医療機関の自己負担額が上限額を超えない場合であっても、他の医療機関の医療費であるとか、あるいは同じ世帯の同じ公的医療保険に加入している方の医療費については合算が可能です。
ただし、70歳未満の場合は、それぞれの自己負担額が2万1000円以上であることが必要であるのに対して、71歳以上は2万1000円に満たなくても合算が可能です。
具体例で見ますと、右側の表で佐藤さんという患者さんを想定してますが、この方はA病院とB病院を受診しています。それぞれの診療科で、6万円、10万円、5万円と医療費が生じていますが、1番右側の2万円は2万1000円に満たないので、70歳未満の場合は合算ができません。
高齢者は合算ができるのに対して、なぜ現役世代だけは合算できないのか、その理由は承知しておりませんが、現役世代だけに負担を強いる不公正な取り扱いではないかと考えます。現役世代の負担軽減のためにも、70歳未満であっても合算ができるよう、このいわゆる2万1000円の壁をですね、直ちに見直していただきたいと考えています。
2点目は、今回の見直しで新設していただいている年間上限の取り扱いです。
年間上限、当面の間は、償還払いかつ患者申告制となる見込みと伺っております。
これはシステム改修が間に合わないためと聞いておりますが、償還払いかつ患者申告制では患者の負担が大きくなってしまう可能性がありますので、これも早期に運用を見直していただければと考えてます。
3点目、多数回該当のリセット問題です。
現行の高額療養費制度では、退職や転職あるいは転居などによって加入する保険者が変わる際に、多数回該当のカウントがリセットされてしまう仕組みになります。
これについてもカウントが引き継がれる仕組みの検討を早急に進めていただければと考えております。
高額療養費制度の維持に感謝し、亡くなっていった医学生からのメッセージにどう答えるか?
最後に資料15ページをご覧ください。

天野慎介さん提供
全国がん患者団体連合会が昨年1月に実施した緊急オンラインアンケートでは、わずか3日間で3000名を超える皆様から切実な声をいただいております。
「生きることを諦めさせないでください」
「生活が破綻してしまいます」
「子供の将来のために治療を諦めなければならなくなります」
など、特に子育てする現役世代からの声が切実です。
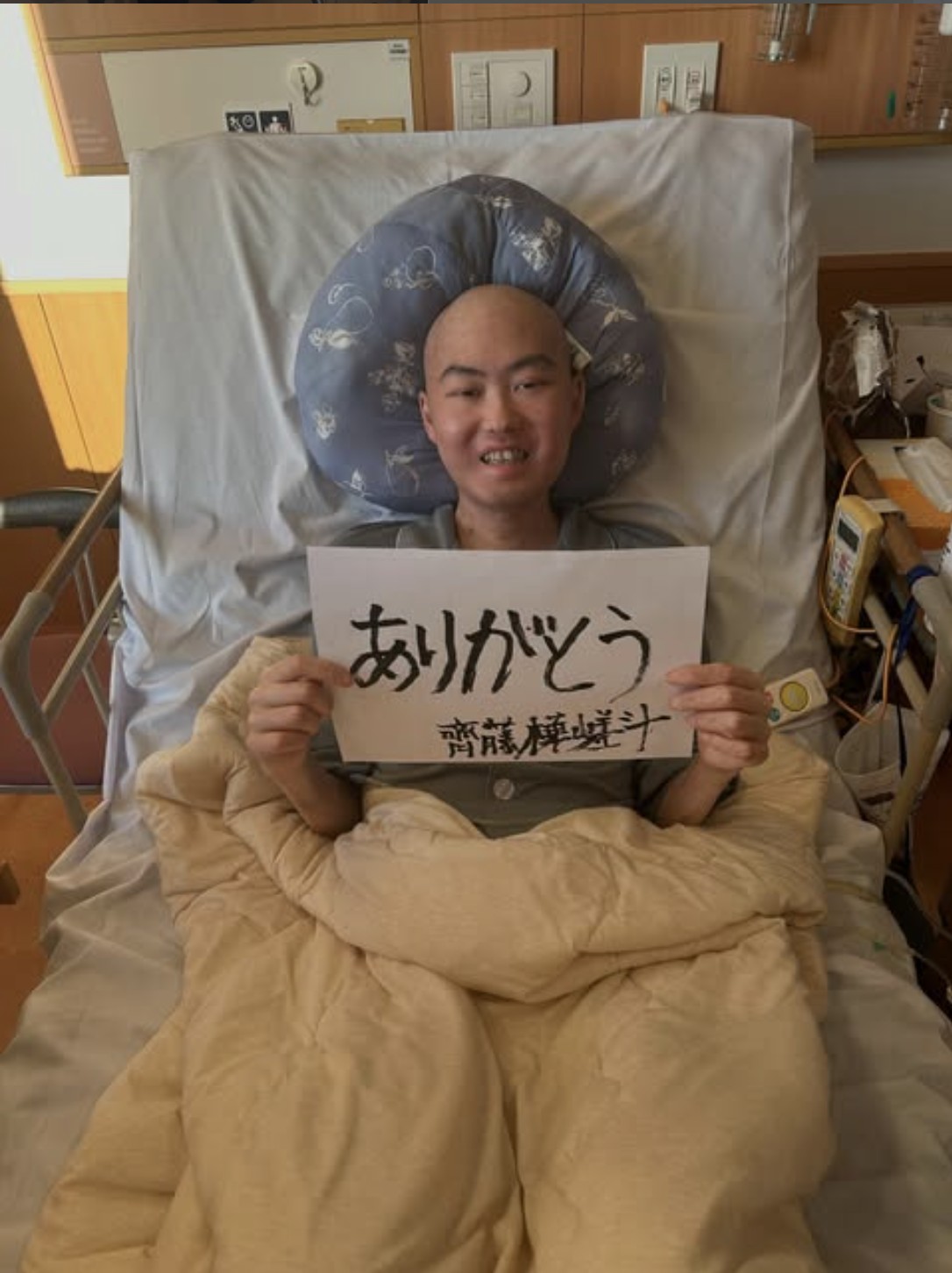
資料16ページをご覧ください。その中から、齊藤樺嵯斗さんからのメッセージをこの場で紹介いたします。

天野慎介さん提供
樺嵯斗さんは、医学部5年生の時に血液がんの悪性リンパ腫を発症しまして、2度の骨髄移植を経てリハビリを続けてきましたが、病状が悪化し、昨年9月に残念ながら24歳の若さで逝去されました。
齊藤樺嵯斗さんのお父様からのメッセージをいただいておりますので、紹介いたします。
樺嵯斗は旅立ちました。辛くて悲しく、悲しくて寂しいですが、それでも私は高額療養費制度が命と心の時間を支えてくれたと感じています。この制度があったからこそ、経済的な不安に押しつぶされることなく、治療に向き合い、家族として寄り添う時間を持つことができました。そして、樺嵯斗は、やれるだけの時間、治療をやりきり、最後まで自分の時間を生きました。高額療養費制度は、そこに至るまでの生き方と家族の時間を支えてくれるかけがえのない制度です。
からのメッセージ
また、齊藤樺嵯斗さんが昨年7月にSNSに記したメッセージを紹介いたします。
病気になる以前は政治に関しては無関心で、正直自分が投票しても何も変わらないと思っていました。けれど、22歳で悪性リンパ腫を発症し、多額の治療費が必要な中、国民皆保険制度や高額療養費制度のおかげでどうにか治療費を払う事が出来ました。この時、日本の医療制度にとてつもない感謝をした事を覚えています。しかし、今年の2月ごろ、高額療養費制度の見直しが提案されました。この時、私も含め全国の病気と闘う人たちが不安になりました。ただでさえ、闘病で辛い中お金のことも考えなくてはいけないのは想像以上に辛いものなのです。そんな中、日本中の患者団体が声をあげて、反対運動を起こしました。私も微力ながら、SNSやテレビを通じて協力させていただきました。そして、なんと高額療養費制度の見直しの延期が決まりました。私がなぜ、この話をしたかというと政治に無関心のまま制度が変えられていく恐怖を伝えたかったからです。特に若い人は政治が生活に直接関わってくる事は少ないかもしれません。しかし、遠い未来、あなたにとって大切な人が出来た時に日本の医療制度が崩壊していたらあなたはどうやってその人を守りますか?手遅れになる前に、あなたの一票で日本をより良い国にしていきましょう。きっと、それがあなたにとっての幸せにつながると思うから。
この齊藤樺嵯斗さんからの問いかけに対して、私たちはどのように答えればよいのでしょうか。
そして、これからの日本を担う将来の世代の皆さんに、私たちはどのような高額療養費制度や国民皆保険制度を残せばよいのでしょうか。
今回の高額療養費見直し案は、そのことを私たちあるいは国会議員の皆様に問いかけているのではないでしょうか。
これにて私の意見陳述を終了させていただきます。
ご清聴いただきまして、ありがとうございました。
医療記者の岩永直子が吟味・取材した情報を深掘りしてお届けします。サポートメンバーのご支援のおかげで多くの記事を無料で公開できています。品質や頻度を保つため、サポートいただける方はぜひ下記ボタンから月額のサポートメンバーをご検討ください。
すでに登録済みの方は こちら
提携媒体
コラボ実績
提携媒体・コラボ実績