「高齢者の外来特例は見直すべき」「自己負担限度額の見直しは短期治療の患者で」という意見多数 高額療養費専門委員会
医療費が高額になった患者の自己負担額を抑える「高額療養費制度」の見直しについて議論する厚生労働省の「高額療養費制度の在り方に関する専門委員会」が11月21日、開かれた。
これまでの議論を整理した上で、主に高齢者の外来特例(※)についてどう考えるか、自己負担限度額を見直す場合、長期間にわたって治療を受ける人と短期間で治療を終える人を切り分けて考えるべきかを中心に議論。
※一定の収入以下の70歳以上の高齢者を対象に、外来診療で自己負担額の上限額が設定されている特例。特に住民税非課税の単身高齢者の場合、月8000円で事実上「通院し放題」になるとの指摘もある。
外来特例については廃止や根本的な見直しが必要という意見が、自己負担限度額の見直しについては、短期治療の患者について見直し、長期にわたって治療が必要な患者にの負担増に繋がらないように配慮べきという意見が多数聞かれた。

厚労省提出資料
また患者団体からは、医療費で生活が破綻しかねない「破滅的医療支出」となっている患者が、特に低所得者であらゆる病種で一定程度を占めているというデータや、自己負担上限を引き上げた場合、治療や生活、仕事、家族など多岐にわたる悪影響が見込まれるとする患者アンケートの結果が出された。
医療記者の岩永直子が吟味・取材した情報を深掘りしてお届けします。サポートメンバーのご支援のおかげで多くの記事を無料で公開できています。品質や頻度を保つため、サポートいただける方はぜひ下記ボタンから月額のサポートメンバーをご検討ください。
現行の高額療養費制度を使っても、どの病気でも一定程度の患者が「破滅的支出」に
全国がん患者団体連合会の天野慎介理事長は、東京⼤学⼤学院薬学系研究科医療政策・公衆衛⽣学特任准教授の五十嵐中さんの協力を得て、高額療養費制度を利用しているにもかかわらず「破滅的医療支出」になっている患者がどれぐらいの割合でいるか、疾患別、所得区分別に発表した。
具体的には、レセプトデータから高額療養費利用者のデータを抽出し、医療費のデータと所得区分のデータから、破滅的医療支出になっている人の割合を疾患別、所得区分別に推計した。
それによると、「固形がん」では、もっとも所得の低い層である「区分オ」では41.76%、下から2番目の「区分エ」では17.45%が「破滅的医療支出」に該当。
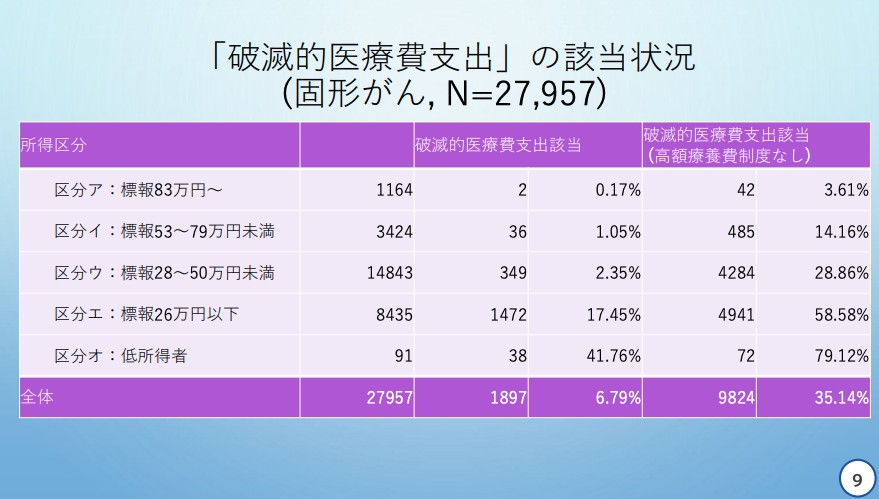
天野慎介委員提出資料
「血液がん」では、「区分オ」では44.44%、「区分エ」では31.39%が「破滅的医療支出」に該当。

天野慎介委員提出資料
「循環器疾患」では「区分オ」では58.54%、「区分エ」では11.85%が「破滅的医療支出」に該当。
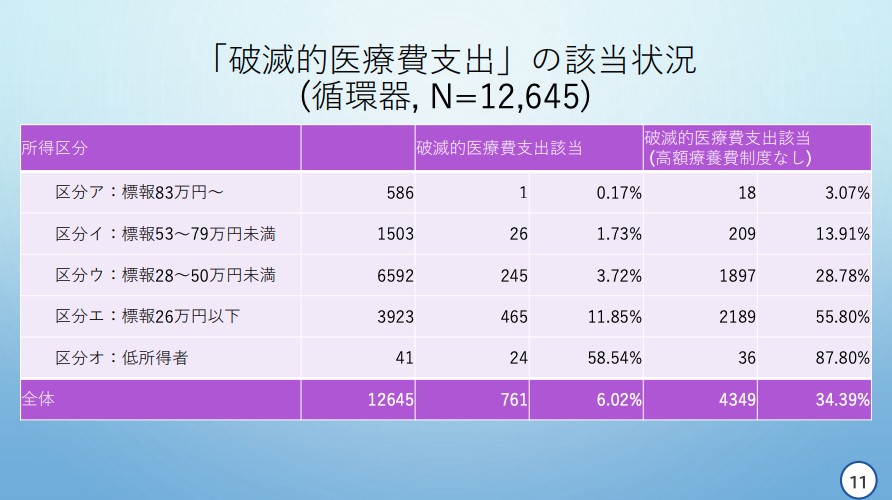
天野慎介委員提出資料
「糖尿病・腎疾患」では、「区分オ」では53.45%、「区分エ」では18.32%が「破滅的医療支出」に該当。
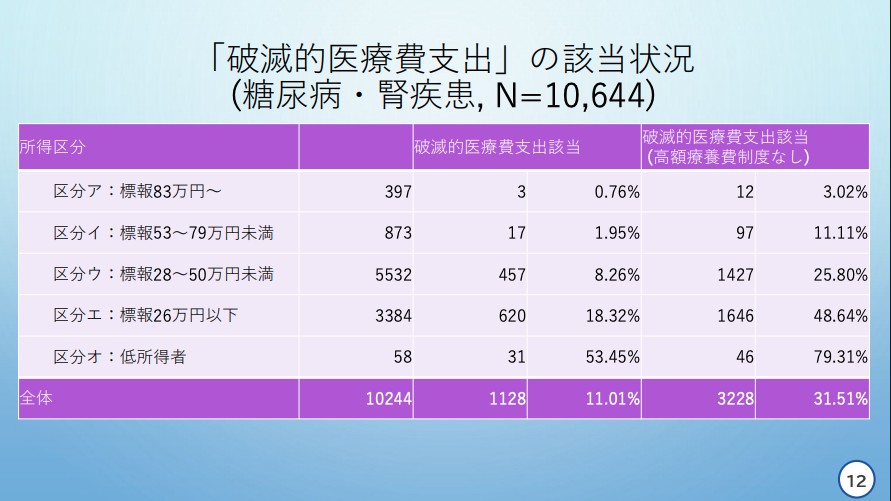
天野慎介委員提出資料
「筋・結合組織疾患」では、「区分オ」では63.75%、「区分エ」では20.42%が「破滅的医療支出」に該当。
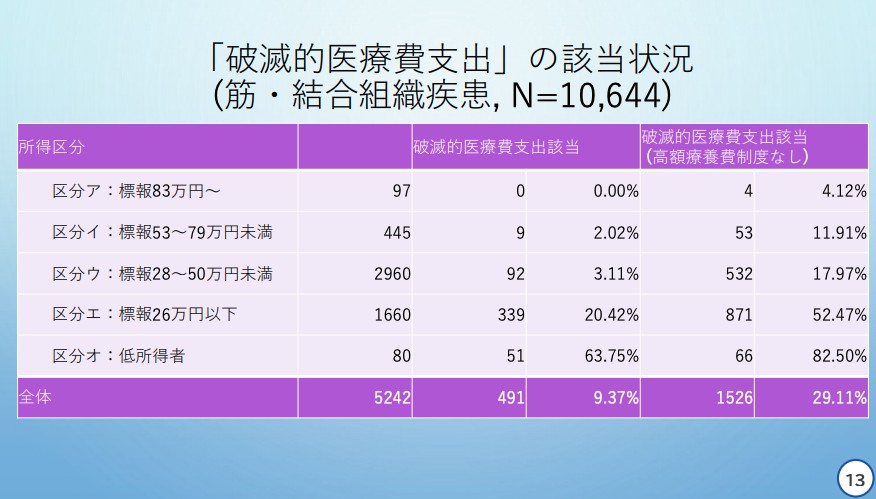
天野慎介委員提出資料
天野さんは、以上の分析は「現物給付」(※)のデータのみを使っているため、いったん法定の自己負担額を払った後、高額療養費の自己負担上限額を超えた分が後で還付される「現金給付」のケースは含まれておらず、組合健保のデータを利用しているため、データに偏りがある可能性も説明。
※事前に「限度額認定証」を申請することで、医療機関の窓口で最初から高額療養費の自己負担上限までを払えばよい高額療養費の給付方法。
限界あるデータとはいえ、「ただ、特に低所得の方を中心に、すでに破滅的医療支出に該当している方々が一定程度いらっしゃるということが想像できるかと考えます」として、現行の高額療養費制度を使ってもなお、医療費の支出で生活が圧迫されている人が少なくないことを強調した。
「金銭的負担から治療を諦めることは、自分の命を自分で諦めること」という意見も
次に、「日本難病・疾病団体協議会」の大黒宏司代表理事は、今年8月に難病患者や家族322人に高額療養費制度の自己負担上限が引き上げられた場合の影響について聞いたアンケート結果を報告。
回答者322人のうち過去1年間で高額療養費制度を利用した人は116人(うち多数回該当(※)は78人)、今までに一度でも利用したことのある人は240人だった。
※直近12ヶ月で3回以上高額療養費の対象になった場合、4回目以降はさらに自己負担限度額が引き下げられ、多数該当の限度額が適用される特例制度。
もし高額療養費の自己負担上限額が切り上げられた場合の影響については、自由記述欄の回答をまとめた。
大黒さんは、まず治療については、「生活に影響を及ぼすほどの状態で喫緊の治療でなければ受けない。それによって医療が遠のき、健康面も悪化して悪循環になってしまうというようなご意見があったり、金銭的負担から治療を諦めることは自分の命を自分で諦めることだというような厳しいご意見もいただいている」と説明。

大黒宏司委員提出資料
生活への影響については、「治療費を捻出するために生活費を切り詰める必要が出てくるという意見があり、食費や趣味のお金を削るという意見もあれば、本当に差し迫った方では、自宅の売却であったり資産の切り崩しも辞さないという意見ももらっている」とした。
逆に、もし経済的負担が今より軽くなれば、現状、多額の治療費がかかることで諦めている教育や結婚、出産など身近な幸せが叶うかもしれないと回答した人もいた。

大黒宏司委員提出資料
就労への影響についても、「高額療養費が上がって治療を制限した結果仕事を辞めざるを得なくなるのではないか、あるいは、治療費を捻出するために無理して働いてしまって症状が重くなってしまうのではないか、また、働けば働くほど、収入が上がればその分上限が引き上げられるので、逆にキャリアを制限するとか働き控えをするという意見ももらっている」と働き方にも大きな影響を与えていることを示した。

大黒宏司委員提出資料

大黒宏司委員提出資料
心理的な影響については、「高額な薬剤を勧められたとしても、高額療養費の引き上げがあったら、おそらく支払えないので、働くことや人生、生きることそのものを諦めてしまう」というコメントや、「治療がうまくいくかどうかもわからない時に、医療費が高額だと、自分は生きていない方がいいのではというふうな思考回路に陥る」と、生きる意欲さえ削ぐ状況が起こり得ることが示された。

大黒宏司委員提出資料
家族や子供への影響についても、「子供に十分な医療を受けさせることができるか不安である、あるいは、親の治療費の増加で、子供の養育費や教育費も切り詰めざるを得ない影響があるのではないかという意見があった。自分が生きていることで子供の養育費、教育費に影響が出る事態になったこと自体が無念だし、今回の改正の話というのは本当に厳しいものがあるというご意見も頂戴している」と説明した。

大黒宏司委員提出資料
「患者は医療をどれぐらい使っているか自覚してない」という意見は当てはまらない
さらに、6月30日に開かれたこの専門会議で、参考人として出席した認定NPO法人ささえあい医療人権センターCOMLの山口育子代表が、現物給付が導入されたことでどれぐらい医療費を使っているのか自覚することが少ない患者が増え、医療費の無駄遣いにつながっていると発言したのを受け、どれぐらいの患者が医療費の総額を把握しているのかも聞いた
その結果、難病患者・家族の77.6%は、医療費の総額を把握していることが示された。
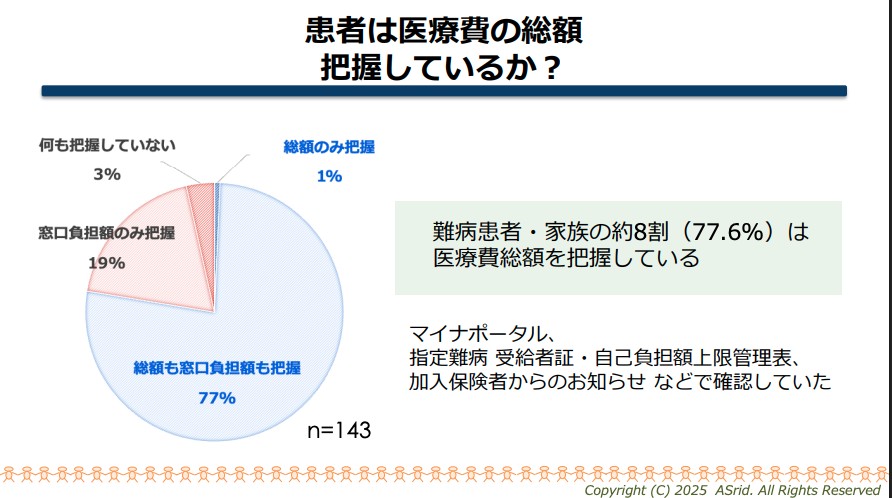
大黒宏司委員提出資料
これについて大黒さんは、「月々の総額を見ているからこそ、この月々の負担額の支払いが毎月かつ一生続くことに関して不安を感じているというご意見、あるいは、総額を自覚させる方向が強くなってしまうと、逆にその金額を見て受診を控える層が出てきてしまうのではないかというご意見、あるいは、高額療養費を支払う人はそれ以外の治療法としての選択肢がない場合が多いので、むしろ医療費に対しては敏感ではないかというご意見も頂戴している」と説明。
どれぐらい医療費を使っているのか自覚がないという意見は、難病患者には当てはまらないことを示した。

大黒宏司委員提出資料
この結果については、全がん連の天野理事長も、「少なくともこの難病患者さんの例では7割以上の患者さんが窓口負担額だけではなく総額も把握してるということが伺える。社会保障や医療費について議論する際は、印象論ではなく、できるだけファクトに基づいて議論いただくことを望んでおきたい」と釘を刺した。
高齢者の外来特例は見直し、長期治療の患者に配慮を求める意見が多数
患者団体の発表に続く議論では、多くの委員が外来特例については見直しが必要、自己負担上限の見直しについては長期治療の患者には配慮し、短期治療の患者にとどめるべきとの意見を出した。
佐野雅宏・健康保険組合連合会会長代理は「高齢者の外来特例の見直しは不可欠と考える」と発言。「一部のマスコミ報道においても、外来特例が受診方法や時期によって過度な支援となっているのではないかという指摘がされている。そういう面で、問題があることは否定できない。また、大きなリスクに備えるためのセーフティネット機能という高額療制度の趣旨から考えても、廃止を含めて見直すべきだ」とした。
また自己負担限度額の見直しについては「長期にわたって治療必要とされてる方に対しては配慮する必要がある」とし、「仮に自己負担額について引き上げを含めて見直す場合は、短期を中心に検討していくべきだろう」と述べた。
北川博康全国健康保険協会理事長は、高齢者の健康寿命が延びて、一人当たりの受信率や医療費水準が低下していることに触れ、「現役世代との公平性を踏まえれば、本来、廃止を含めた検討を行うべきだ」と発言。高齢者の特性の変化に対応し、「具体的には外来特例の対象年齢を引き上げるという見直しが考えるのではないか」と提案した。
自己負担上限の見直しについては、長期と短期の治療は切り分けるべきだとし、「短期間の医療費用が高額となった方の自己負担を引き上げる方が家計への影響がまだ少ないのではないか」と述べた。
袖井孝子・NPO法人高齢社会をよくする女性の会理事は、「(患者団体)お2人の発表を聞いて、高額療養費の限度額は上げるというよりも、むしろ下げなくちゃいけないんじゃないかという気もしてきている」と発言。
高齢者の外来特例は見直すべきとしつつ、「高齢者の自己負担を一律3割にする形でなくすのは反対」とし、高齢者の外来特例による出費がどれぐらいあるのか、年金生活をしている高齢者の家計に占める医療費の割合のデータを求めた。
井上隆・日本経済団体連合会専務理事も外来特例については一定程度の見直しが必要と発言。自己負担上限の引き上げについては、「継続的な受診が必要である事情には十分に配慮して制度設計をしていくべきだと考える」と長期治療患者への配慮を求めた。
城守国斗・日本医師会常任理事は、高齢者の外来特例の見直しについては、「経済的な理由によって受診、受療行動に変化が生じると、病態の悪化を招く事態が生じることも想定される。そのようなことが生じないような形で丁寧な議論、制度設計を求めたい」と慎重な姿勢を示した。
自己負担限度額の見直しについては、長期治療と短期治療の患者は切り分けて考えるべきだとし、低所得者への配慮も求めた。
山内清行・日本商工会議所企画調査部長も外来特例については「廃止も含めた見直しが必要ではないか」と発言。自己負担上限の見直しについては、所得区分を細分化し、能力に応じた負担を強化することを求めた。
天野慎介・全がん連理事長は、外来特例について、「外来の抗がん剤治療において、高齢者の方は外来特例により一定の低い負担、低い負担の中で治療を受けることはできている一方で、現役世代、特に子育てをされてるような家庭の方は、なかなか厳しい経済環境の中で同じ治療を受けることを躊躇してしまう、あるいはできないという現状があることは申し上げたい」と、現役世代との間に不公平が生じていることを指摘。
一方で、高額療養費以外のさまざまな医療制度の見直しで、高齢者も破滅的医療支出につながってしまう可能性についても触れ、「外来特例に何らかの変更を加えるのであれば、他の医療費制度の変更とも組み合わせて慎重に検討を進めないと過重な負担増となってしまう可能性がある。その部分については十分な留意が必要」と他の制度とも合わせた負担への配慮を求めた。
また自己負担上限の見直しについては、「長期にわたり継続して治療を受ける患者さんは負担が大きいので、多数回該当含めた患者さんへの配慮は必須」と発言。
「(毎月の医療費が)ギリギリ多数回該当に該当せず、上限額ギリギリの金額をずっと払い続けてる患者さんが一定数いる」として、「いわゆる年額上限の考え方をぜひ検討いただきたい」と、長期の治療が必要な患者が多数回該当の特例を受けやすい制度への改定を求めた。
医療記者の岩永直子が吟味・取材した情報を深掘りしてお届けします。サポートメンバーのご支援のおかげで多くの記事を無料で公開できています。品質や頻度を保つため、サポートいただける方はぜひ下記ボタンから月額のサポートメンバーをご検討ください。
すでに登録済みの方は こちら
提携媒体
コラボ実績
提携媒体・コラボ実績